Γράφει o: Αναστάσιος Κανελλόπουλος
Στις πιο συχνές καταστάσεις που καταλήγουν σε θόλωση του κερατοειδούς (τραύματα, μολύνσεις, εγκαύματα, μετεγχειρητικό ή ηλικιακό οίδημα) ή ανωμαλία στην επιφάνειά του (κερατόκωνος), η μεταμόσχευση κερατοειδούς (κερατοπλαστική, keratoplasty) αποτελεί την κύρια λύση για την αποκατάσταση της όρασης.
Επεμβατική αντιμετώπιση
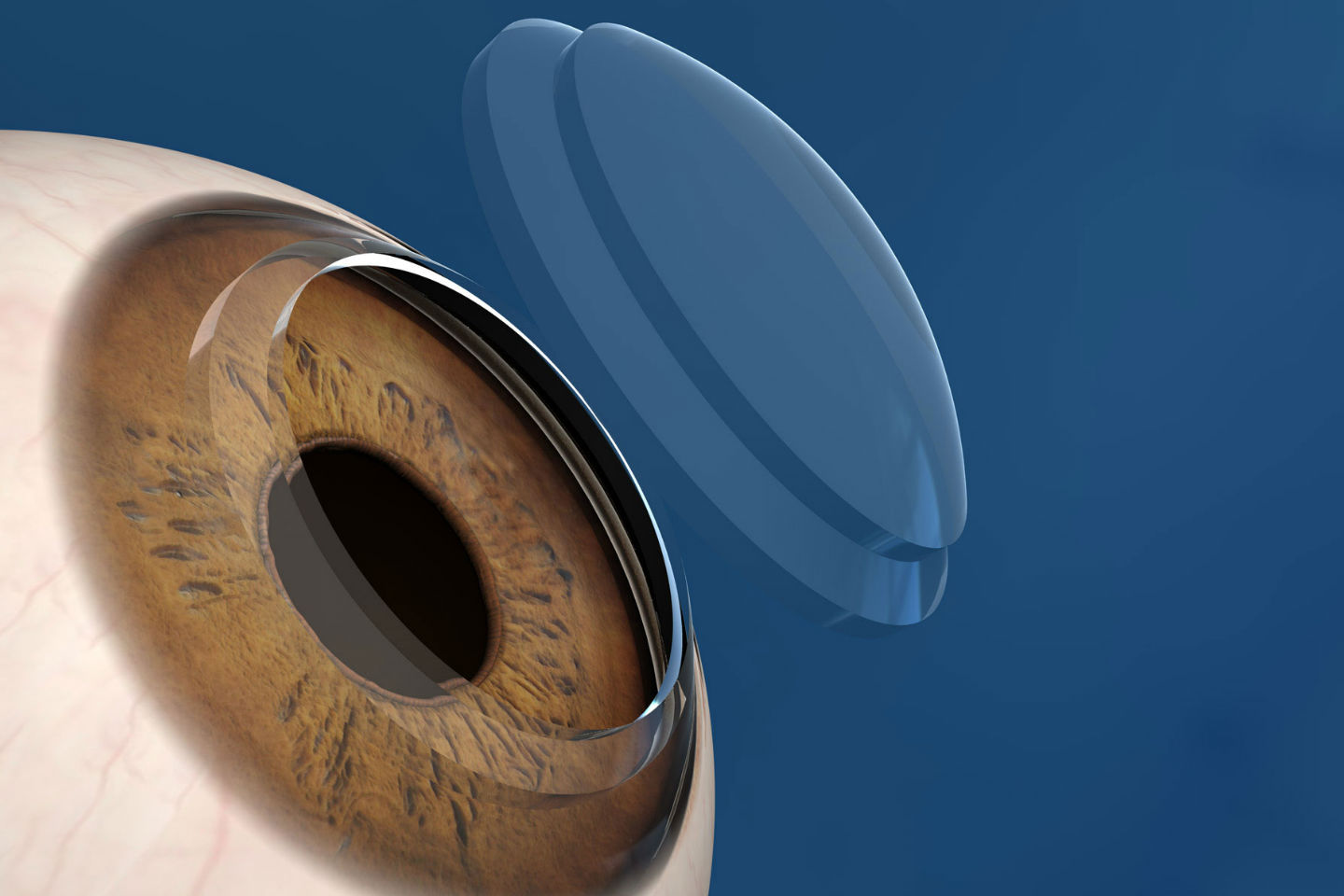
Στη μεταμόσχευση κερατοειδούς (κερατοπλαστική) αντικαθιστούμε χειρουργικά το κεντρικό 60 – 70% του πάσχοντα κερατοειδή ή κάποιο τμήμα του του πάχους του με ξένο, υγιή κερατοειδή χιτώνα που προέρχεται από άνθρωπο δότη.
Πρόκειται για μεταμόσχευση ιστού και όχι οργάνου (όπως π.χ. του νεφρού ή ολόκληρου του οφθαλμού). Στην Ελλάδα λόγω έλλειψης οργανωμένων τραπεζών ιστικών μοσχευμάτων, αλλά και λόγω έλλειψης δωρητών, συνήθως τα μοσχεύματα προέρχονται από «τράπεζες οφθαλμών» του εξωτερικού. Οι αναγνωρισμένες τράπεζες οφθαλμών λειτουργούν κάτω από αυστηρό έλεγχο και συγκεκριμένες προϋποθέσεις και κανονισμό λειτουργίας και παρέχουν πάντα μοσχεύματα έπειτα από λεπτομερή και πλήρη έλεγχο.
Οι μεταμοσχεύσεις κερατοειδούς παραμένουν μία από τις πιο συχνές και με τα υψηλότερα ποσοστά επιτυχίας (περί το 95%) επεμβάσεις μεταμόσχευσης.
Ποιές είναι οι μορφές Κερατοπλαστικής επέμβασης;
Ανάλογα με το τμήμα του κερατοειδούς που μεταμοσχεύεται, διακρίνουμε την κερατοπλαστική επέμβαση σε:
- Διαμπερή (ολική) κερατοπλαστική (penetrating).
- Πρόσθια τμηματική ή στρωματική κερατοπλαστική (lamellar).
- Οπίσθια τμηματική κερατοπλαστική (DSAEK, DMEK).
- Συνθετική κερατοπρόσθεση της Βοστώνης, Dohlman, εναλλακτική θεραπεία.
1. Διαμπερή (Ολική) Κερατοπλαστική (Penetrating Keratoplasty, PKP): Η διαδικασία αφαίρεσης του κεντρικού μέρους του πάσχοντος κερατοειδούς γίνεται με ειδικά αυτοματοποιημένα τρύπανα ή με το υπερταχύ και υπερακριβές femtosecond Laser. Με το laser αυτό καταργείται, ουσιαστικά, το νυστέρι. Τα πλεονεκτήματα του femtosecond laser στην κερατοπλαστική είναι: H εξαιρετική γεωμετρική ακρίβεια ‘ταιριάσματος’ δότη (μοσχεύματος) και δέκτη κερατοειδούς, η πιθανή μείωση των αναγκαίων ραμμάτων, (καλύτερη, ταχύτερη επούλωση), Η επέμβαση ολοκληρώνεται με τη στήριξη με συρραφή του μοσχεύματος στον κερατοειδή του λήπτη με χρήση πάρα πολύ λεπτών ραμμάτων, τα οποία αφαιρούνται αρκετούς μήνες ή και χρόνια μετά την επέμβαση. Στις περισσότερες περιπτώσεις η μετεγχειρητική αγωγή περιλαμβάνει μόνο κολλύρια (δεν χρειάζεται συστηματική ανοσορύθμιση). Συνήθως δεν απαιτείται νοσηλεία του ασθενούς στο νοσοκομείο μετά το πέρας της επέμβασης, η οποία συνήθως γίνεται με χρήση τοπικής αναισθησίας και έχει διάρκεια περίπου μίας ώρας ή με σύντομη γενική αναισθησία.
2. Πρόσθια Τμηματική ή Στρωματική Κερατοπλαστική (Anterior Lamellar Keratoplasty, ALK, DALK): Πραγματοποιείται επιλεκτική αντικατάσταση ενός μέρους του πρόσθιου (επιφανειακού) τμήματος του κερατοειδούς. Η μέθοδος χρησιμοποιείται όταν θέλουμε να διορθώσουμε ουλές (τραυματικές, μολυσματικές, κερατόκωνου) που αφορούν μόνο τα εξωτερικά τμήματα του κερατοειδούς. Τα τμήματα αυτά μπορούν να αφαιρεθούν και να αντικατασταθούν από μόσχευμα μερικού πάχους. Η μέθοδος αυτή είναι ιδανική για νέους ασθενείς όπου θέλουμε να διατηρήσουμε τη λειτουργία του (υγιούς λόγω ηλικίας) ενδοθηλίου του κερατοειδούς (η εσωτερική στοιβάδα του κερατοειδούς). Πλεονεκτήματα της τεχνικής είναι κυρίως η αποφυγή χειρισμών εντός του οφθαλμού, και η απουσία του κινδύνου ενδοθηλιακής απόρριψης του μοσχεύματος.Και στην περίπτωση της ALK, η αφαίρεση του παθολογικού ιστού (στρώμα του κερατοειδούς) μπορεί να γίνει με εξαιρετική ακρίβεια στο ανώτερο τμήμα του στρώματος, με την βοήθεια του Femtosecond Laser και του Excimer Laser. Αυτή η διεργασία μπορεί να συνδυαστεί με διασύνδεση κολλαγόνου (cross-linking, CXL), το οποίο εφαρμόζεται και στους δύο κερατοειδείς (δότη/δέκτη), με στόχο τη μέγιστη σταθεροποίησή τους.
3. Οπίσθια Τμηματική Κερατοπλαστική (DSEK, DSAEK, DMEK): Πρόκειται για παραλλαγές βασικά παρόμοιων τεχνικών κατά τις οποίες το μόσχευμα αντικαθιστά μόνο την εσωτερική, ενδοθηλιακή στοιβάδα του κερατοειδούς. Χρησιμοποιείται σε περιπτώσεις που πάσχει κυρίως το ενδοθήλιο (η εσωτερική στοιβάδα κυττάρων) του κερατοειδούς. Η όλη επέμβαση ολοκληρώνεται μέσω μια μικρής τομής. Αποφεύγεται έτσι η χρήση στηρικτικών ραμμάτων (που προκαλούν αστιγματισμό) και η αποκατάσταση της όρασης είναι πολύ γρηγορότερη της κλασσικής ολικής μεταμόσχευσης.
Μετά από μία επέμβαση κερατοπλαστικής ο ασθενής συνήθως επιστρέφει στο σπίτι του την ίδια μέρα. Ο κερατοειδής επουλώνεται αργά και η οπτική οξύτητα βελτιώνεται σταδιακά για αρκετούς μήνες μετά την επέμβαση στην περίπτωση της κερατοπλαστικής ολικού πάχους. Ωστόσο ο ασθενής μπορεί να επιστρέψει άμεσα στην εργασία του. Η πλήρης επούλωση και η τελική αποκατάσταση της όρασης μπορεί να έχει διάρκεια 6-12 μηνών συνήθως.Στις περιπτώσεις ενδοθηλιακής κερατοπλαστικής μερικού πάχους (DSEK, DMEK), η αποκατάσταση της όρασης είναι πιό γρήγορη.
Οι μεταμοσχεύσεις του κερατοειδούς είναι ιδιαίτερα ασφαλείς και πραγματοποιούνται και στην Ελλάδα εδώ και πολλές δεκαετίες. Όπως όμως σε κάθε χειρουργική επέμβαση, υπάρχει η πιθανότητα επιπλοκών.
4. Συνθετική Κερατοπρόσθεση της Βοστώνης (Dohlman): Μία εντυπωσιακή εναλλακτική θεραπεία, η “κερατοπρόθεση της Βοστώνης” χρησιμοποιείται και στην Ελλάδα, όταν η συνήθης μεταμόσχευση κερατοειδούς έχει αποτύχει.
Η επιλογή που έχει ένας ασθενής με πολύ σοβαρή πάθηση του κερατοειδούς και των βλεφάρων, όπως είναι:
- το σύνδρομο Stevens Johnson
- η ανιριδία
- τα σοβαρά εγκαύματα
- το προαναφερθέν πεμφιγοειδές ή πολλαπλές απορρίψεις κερατοπλαστικών,
είναι η κερατοπρόθεση Dohlman, που δείχνει να είναι η πιο επιτυχημένη και από άλλες ερευνητικές προσπάθειες οι οποίες κλινικά έδειξαν ότι δεν είχαν ισάξια μακροχρόνια πορεία. H χρήση βλαστοκυττάρων (στην πραγματικότητα προγεννητικών κυττάρων και όχι βλαστοκύτταρών) από συγγενή δότη, έχει αρκετά καλά αποτελέσματα βραχυπρόθεσμα, η μακροχρόνια επιτυχία της όμως είναι κάτω από το 50% για άνω των δύο ετών πορεία.
Σε γενικές γραμμές, οι ενδείξεις για την “κερατοπρόθεση της Βοστώνης” περιλαμβάνουν:
- Αποτυχημένα προηγούμενα μοσχεύματα του κερατοειδούς με κακή πρόγνωση για τοποθέτηση εκ νέου μόσχευμα κερατοειδή.
- Όραση λιγότερη από 20/200 και περιορισμένη οπτική οξύτητα στο αντίθετο μάτι.
- Όχι σε τελικού σταδίου γλαύκωμα ή αποκόλληση του αμφιβληστροειδούς.
Η κερατοπρόθεση είναι κατασκευασμένη από διαφανές ανθεκτικό πλαστικό (PMMA), με άριστη ανοχή και οπτικές ιδιότητες. Αποτελείται από τρία μέρη και όταν είναι πλήρως συναρμολογημένη, έχει το σχήμα ενός μικρού κουμπιού.
Εισάγεται από τον ειδικό χειρουργό, ενδιάμεσα του κερατοειδούς, που παίζει το ρόλο “βάσης”, και στη συνέχεια στηρίζεται στον κερατοειδή του ασθενούς, όπως γίνεται και στην επέμβαση της κερατοπλαστικής. Επίσης συνήθωςαφαιρείται και ο φυσικόςφακός ή ενδοφακός,. Τέλος, ένας μαλακός φακός επαφής εφαρμόζεται στην επιφάνειατου οφθαλμού για να μειώνει τη φθορά τριβής των βλεφάρων.
Η επέμβαση αυτή συνήθως απαιτεί 3 ειδικούς οφθαλμίατρους και διαρκεί 1,5-3 ώρες. Ενώ η γενική αναισθησία συνιστάται, η χειρουργική επέμβαση συχνά εκτελείται υπό τοπική αναισθησία με περιβολβική νάρκωση.
Ο ασθενής παρατηρεί βελτίωση στην όρασή του συνήθως την επόμενη ημέρα ή εβδομάδα. Καθώς η κερατοπρόθεση είναι διαφανής, ο ασθενής μπορεί να επιλέξει έναν έγχρωμο φακό επαφής που να ταιριάζει απόλυτα με το χρώμα της ίριδας του άλλου του ματιού.
Ιστορικό
Αναπτύχθηκε από έναν κορυφαίο επιστήμονα, τον επί 50 χρόνια «δάσκαλο» των καθηγητών κερατοειδή, Δρ. Claes H. Dohlman, στο πανεπιστήμιο Harvard της Βοστώνης. Πρόκειται κυριολεκτικά για έναν «τεχνητό κερατοειδή χιτώνα». Η ερευνητική ομάδα του LaserVision, έχει πρωτοστατήσει στη χρήση αυτής της κερατοπρόθεσης, αλλιώς γνωστής ως “κερατοπρόθεση της Βοστώνης”. Ο Δρ. Κανελλόπουλος μαθήτευσε στο πλάϊ του Δρ. Dohlman κατά τη θητεία του στο Harvard και ακόμη συνεργάζεται επιστημονικά.
Η πρώτη κερατοπρόθεση που τοποθετήθηκε ποτέ στην Ευρώπη, έγινε στην Αθήνα με μεγάλη επιτυχία το 1997. Επρόκειτο τότε για έναν ασθενή που έπασχε από μεμβρανόδες πεμφιγοειδές, ήταν τυφλός για πάρα πολλά χρόνια, μη ικανός να βγει από το σπίτι του. Τελικά κατάφερε να βελτιώσει την όρασή του έως και 8/10 μέσα σε μία ημέρα. Ο ασθενής αυτός είχε καλή όραση για πάρα πολλά χρόνια, ουσιαστικά για το υπόλοιπο της ζωής του. Φάνηκε από τις ανάλογες επιστημονικές ανακοινώσεις, αμέσως τόσο στον Ευρωπαϊκό όσο και στον Ελληνικό χώρο, ότι η τεχνική αυτή είναι πολλά υποσχόμενη σε ακραίες περιπτώσεις, αλλά και κλινικά τραγικές σοβαρές παθήσεις του κερατοειδούς. Έκτοτε, η τεχνική της κερατοπρόθεση έχει βελτιωθεί ακόμη.
Mέρος αυτής της δουλειάς έγινε και από την ερευνητική μας ομάδα, εδώ στην Ελλάδα- το γεγονός ότι οι ασθενείς με χρόνια κερατοπρόθεση, χρίζουν εκτός από προφυλακτική θεραπεία με αντιβιοτικά δια βίου, και αντιμυκητισιακής προφύλαξης ανά εβδομάδα, καθώς η χρόνια αντιβίωση μπορεί να κάνει το μάτι πιο επιρρεπές σε πιθανές μολύνσεις.
Επίσης η προφυλακτική χρήση διασύνδεσης κολλαγόνου, με την κερατοπρόθεση, είναι καινοτομία της επιστημονικής μας ομάδας.
Πόσο επιτυχής είναι η επέμβαση Κερατοπλαστικής;
Η βιωσιμότητα των μοσχευμάτων κερατοειδούς συνήθως διαρκεί 10-15 έτη. Σπάνια απορρίπτονται βίαια από τον οργανισμό.
Στην περίπτωση του κερατόκωνου η πιθανότητα βίαιης απόρριψης είναι κάτω από 5 %. Ο λόγος που δεν απορρίπτονται συχνότερα είναι ότι ο κερατοειδής δεν έχει αγγεία. Όταν υπάρχει νόσος με σημαντική νεοαγγείωση στον κερατοειδή (π.χ. εγκαύματα, φλεμονές, μολύνσεις κ.α.), τότε οι πιθανότητες απόρριψης είναι μεγαλύτερες. Για τον λόγο αυτό στις συνηθισμένες μεταμοσχεύσεις κερατοειδούς δεν γίνεται έλεγχος ιστοσυμβατότητας, ούτε καν έλεγχος της ομάδας αίματος δότη και λήπτη. Η μετεγχειρητική αγωγή συνίσταται σε κολλύρια κορτιζόνης που ενστάλλονται πάνω στον οφθαλμό κάθε λίγες ώρες τις πρώτες μέρες. Τα κολλύρια σταδιακά ελαττώνονται και συνήθως η θεραπεία σταματά τελείως μετά από 6-12 μήνες. Σε εξαιρετικές περιπτώσεις χρειάζεται να γίνει ειδική επιπρόσθετη προεγχειρητική ή μετεγχειρητική αγωγή.
Επιπλοκές της Διαμπερούς Κερατοπλαστικής Επέμβασης
Βίαιη απόρριψη του μοσχεύματος, συμβαίνει συνήθως εντός του πρώτου χρόνου μετά τη μεταμόσχευση. Ο ειδικώς οφθαλμίατρος μπορεί να αναγνωρίσει πρώιμα σημάδια απόρριψης του μοσχεύματος, ώστε τροποποιώντας τη θεραπεία να εμποδίσει την απόρριψη.
Αν παρά ταύτα δεν αντιμετωπιστεί επιτυχώς ένα επεισόδιο απόρριψης, η επέμβαση μπορεί τις περισσότερες φορές να επιχειρηθεί ξανά χωρίς πρόβλημα. Εκτός της απόρριψης του μοσχεύματος, οι σπάνιες επιπλοκές της διαμπερούς κερατοπλαστικής είναι οι ίδιες όπως σε κάθε άλλη ενδοφθάλμια επέμβαση (π.χ. καταρράκτη), όπως μόλυνση, φλεγμονή, αιμορραγία, αύξηση της ενδοφθάλμιας πίεσης, αποκόλληση του αμφιβληστροειδούς. Είναι εξαιρετικά σπάνιες και τις περισσότερες φορές αντιμετωπίσιμες.
Τέλος, θα πρέπει να ανσφέρουμε ότι ο αστιγματισμός μετά από ολικού πάχους μεταμόσχευση αποτελεί τον κανόνα και όχι την εξαίρεση. Κατά μέσον όρο ο τελικός (μετά την αφαίρεση των ραμμάτων) αστιγματισμός ενός μεταμοσχευθέντος οφθαλμού είναι περί τους 3-5 βαθμούς, γεγονός που καθιστά δύσκολη την βέλτιστη τελική όραση χωρίς γυαλιά ή φακούς επαφής. Αυτό το φαινόμενο είναι πιο έντονο στους νέους κερατοκωνικούς ασθενείς. Υπάρχει ωστόσο δυνατότητα διόρθωσης του μετεγχειρητικού αστιγματισμού και της μυωπίας, είτε με τη χρήση εξατομικευμένης excimer laser επιφανειακής φωτοδιαθλαστικής κερατεκτομής (PRK) ή LASIK ή αστιγματικές κερατοτομές με νυστέρι ή femtosecond laser.
Πόσο επιτυχής είναι η Κερατοπρόθεση της Βοστώνης;
Η “κερατοπρόθεση της Βοστώνης” με χιλιάδες ετήσιες εφαρμογές στις ΗΠΑ κάθε χρόνο πια, μπορεί να προσφέρει μακροχρόνια σταθερότητα και λειτουργία εφόσον το υπόλοιπο του ματιού του είναι υγιές. Απαιτεί δε μακροχρόνια στενή παρακολούθηση από εξειδικευμένη οφθαλμολογική ομάδα. Υπάρχουν νέες αλλαγές στο σχεδιασμό της κερατοπρόθεσης Dohlman και έκτοτε και άλλοι χειρουργοί στην Ελλάδα χρησιμοποίησαν την ίδια τεχνολογία, έτσι ώστε να μπορέσουν να δώσουν ελπίδα σε κάποιους ασθενείς για τους οποίους δεν υπάρχει καμία άλλη λύση. Η τεχνική αυτή στις HΠΑ, συνδυάζει πολλές υπό -ειδικότητες της οφθαλμολογίας, όπως του χειρουργού μεταμοσχεύσεων που θα κάνει τον κορμό της επέμβασης της κερατοπρόθεσης, του γλαυκώματος ο οποίος τοποθετεί μία αντιγλαυκωματική βαλβίδα, και του ειδικού του οπισθίου ημιμορίου ο οποίος θα διενεργήσει την οπίσθια υαλοειδεκτομή, μειώνοντας την πιθανότητα να προκληθεί πρόβλημα στην κερατοπρόθεση ή και στη βαλβίδα από το υαλώδες.